食道がんとは
 喉から入ってきた飲食物を胃に届けている食道にできるがんです。組織型の違いから同じ食道がんでも扁平上皮がんと腺がんに大きく分けられ、欧米は腺癌が主体で増加傾向ですが、日本では扁平上皮がんが90%を占めています。食道癌の粗罹患率、粗死亡率は男性で増加、女性でやや増加しています。ただし、社会の年齢構成を考慮した年齢調整罹患率では、それほどの傾向はなく,男性で罹患率がやや増加、死亡率はやや低下し,女性ではいずれもほぼ横ばいとなっています。性別では,男性が85%と多く、年齢は60歳代と70歳代で74%を占めています。発生部位は胸部中部が約半数で,胸部下部,胸部上部,腹部食道,頸部食道の順となっています。食道腺癌のリスク因子は主なものとして,胃酸逆流による逆流性食道炎が挙げられ,その慢性炎症をもとに発生すると考えられているバレット食道もリスク因子と考えられています。食道扁平上皮がんは、飲酒や喫煙がリスク要因として知られています。特に,少量の飲酒でも顔が赤くなる,いわゆるフラッシャーは、お酒(エタノール)を体内で分解する際に必要なアセトアルデヒド代謝酵素であるアルデヒド脱水素酵素2(ALDH2)遺伝子のヘテロ欠損型であり,アセトアルデヒドが分解されにくく,それが体内に残り発癌リスクを高めると考えられています。また、扁平上皮は、食道のみならず、咽頭、喉頭も主に扁平上皮で成り立っており、食道がんは、咽頭癌・喉頭癌と重複することが知られています。また、食道、咽頭・喉頭は、同じ扁平上皮で覆われているため、これら広い範囲内で、異時性・同時性にがんが発生するfield cancerization現象が確認されています。従って食道がん扁平上皮癌と診断されたら、咽頭・喉頭も合わせて検査、治療後は経過観察をしていくことも大事です。食道がんは早期にリンパ節転移しやすいために予後の良くないがんとされていますが、早期発見できれば内視鏡による治療で治せる可能性が高くなります。ただし、早期の食道がんは自覚症状がほとんどないため、早期発見のためには上部内視鏡検査が重要であり,また,確定診断には内視鏡下生検材料による病理組織診断が必須です。1割に同時重複癌が認められ、そのうち、咽頭・喉頭癌の重複が28%、胃癌の重複が35%と言われています。これらのがんの発見にも上部内視鏡検査は有効です。
喉から入ってきた飲食物を胃に届けている食道にできるがんです。組織型の違いから同じ食道がんでも扁平上皮がんと腺がんに大きく分けられ、欧米は腺癌が主体で増加傾向ですが、日本では扁平上皮がんが90%を占めています。食道癌の粗罹患率、粗死亡率は男性で増加、女性でやや増加しています。ただし、社会の年齢構成を考慮した年齢調整罹患率では、それほどの傾向はなく,男性で罹患率がやや増加、死亡率はやや低下し,女性ではいずれもほぼ横ばいとなっています。性別では,男性が85%と多く、年齢は60歳代と70歳代で74%を占めています。発生部位は胸部中部が約半数で,胸部下部,胸部上部,腹部食道,頸部食道の順となっています。食道腺癌のリスク因子は主なものとして,胃酸逆流による逆流性食道炎が挙げられ,その慢性炎症をもとに発生すると考えられているバレット食道もリスク因子と考えられています。食道扁平上皮がんは、飲酒や喫煙がリスク要因として知られています。特に,少量の飲酒でも顔が赤くなる,いわゆるフラッシャーは、お酒(エタノール)を体内で分解する際に必要なアセトアルデヒド代謝酵素であるアルデヒド脱水素酵素2(ALDH2)遺伝子のヘテロ欠損型であり,アセトアルデヒドが分解されにくく,それが体内に残り発癌リスクを高めると考えられています。また、扁平上皮は、食道のみならず、咽頭、喉頭も主に扁平上皮で成り立っており、食道がんは、咽頭癌・喉頭癌と重複することが知られています。また、食道、咽頭・喉頭は、同じ扁平上皮で覆われているため、これら広い範囲内で、異時性・同時性にがんが発生するfield cancerization現象が確認されています。従って食道がん扁平上皮癌と診断されたら、咽頭・喉頭も合わせて検査、治療後は経過観察をしていくことも大事です。食道がんは早期にリンパ節転移しやすいために予後の良くないがんとされていますが、早期発見できれば内視鏡による治療で治せる可能性が高くなります。ただし、早期の食道がんは自覚症状がほとんどないため、早期発見のためには上部内視鏡検査が重要であり,また,確定診断には内視鏡下生検材料による病理組織診断が必須です。1割に同時重複癌が認められ、そのうち、咽頭・喉頭癌の重複が28%、胃癌の重複が35%と言われています。これらのがんの発見にも上部内視鏡検査は有効です。
症状
早期段階には自覚症状がほとんどありません。進行すると、飲み込む際にしみるように感じたり、飲み込みにくいなどの症状が起こります。食道粘膜は薄く、早期にリンパ節転移を起こしやすいため、食道がんは早期発見することが特に重要ながんです。当院の上部内視鏡検査では、オリンパス社と国立がん研究センター東病院が共同開発したNBIを導入して全例を観察しているため、通常光では発見が困難な微細な早期食道がんの発見率の向上に優位に寄与しています。また同時に咽・喉頭もNBIで観察するようにしています。
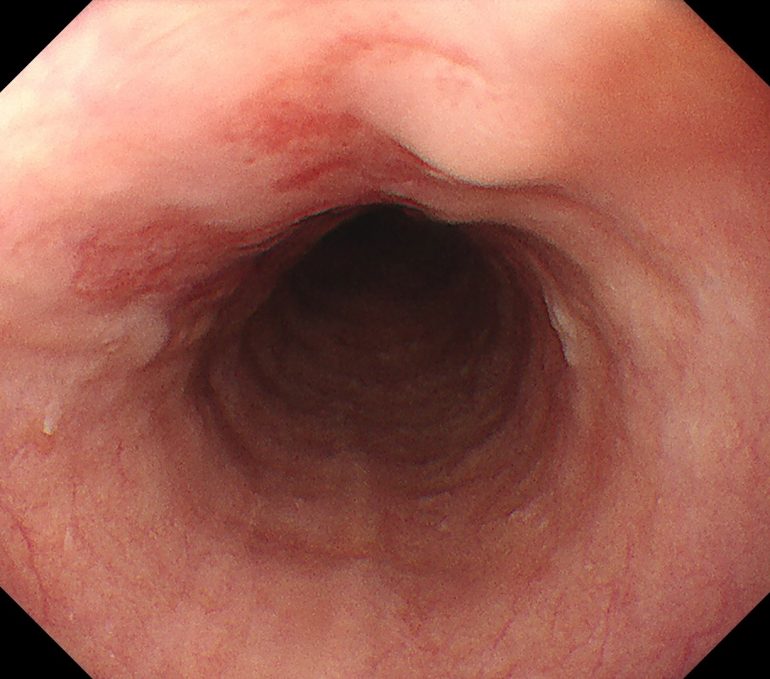 通常光(白色光)による観察像。
通常光(白色光)による観察像。
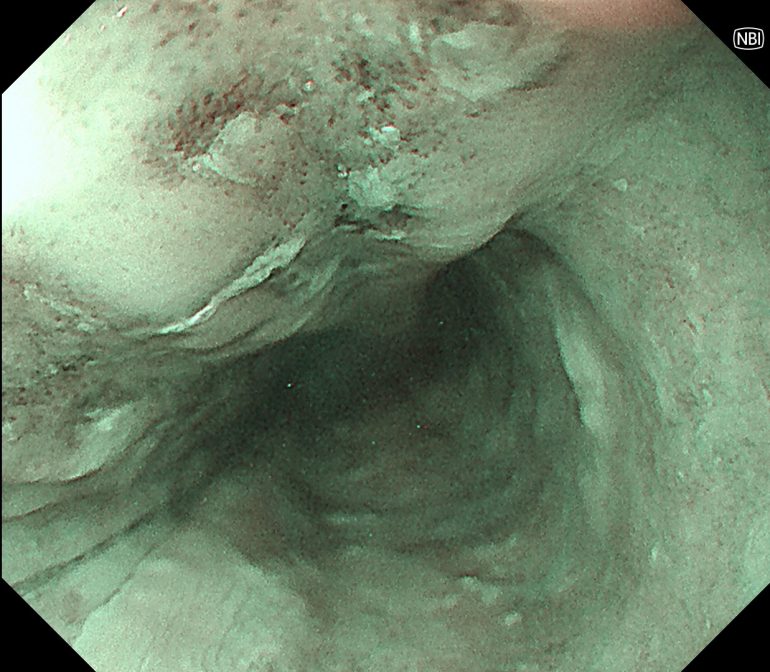 NBIに波長を変えることで病変部位を茶色調のbrownish areaとして認識出来ます。さらに拡大内視鏡で拡大観察することで血管の不整から食道がんと診断出来ます。
NBIに波長を変えることで病変部位を茶色調のbrownish areaとして認識出来ます。さらに拡大内視鏡で拡大観察することで血管の不整から食道がんと診断出来ます。
検査・診断
検査
胃内視鏡検査で食道の粘膜を直接観察し、疑わしい部分の組織を採取して病理検査を行って確定診断につなげます。当院では、がんに集まる毛細血管を強調表示できる特殊光のNBI併用による、拡大機能付きの高度な上部内視鏡システムを導入しています。また、当院の院長は、食道がんの診断、治療では国内でも一番実績のある国立がん研究センター東病院で研鑽を積んできた日本消化器内視鏡学会専門医、指導医であり、食道がんの早期発見と患者様への負担を最小限にした丁寧な検査を行っています。
治療
日本食道学会による食道がんの診断・治療ガイドラインに沿った治療が重要です。粘膜内にがんがとどまっていて、リンパ節転移を起こしていない早期の食道表在がんの場合には、内視鏡による治療(ESD:内視鏡的粘膜下層剥離術)を行います。この治療では病変の周囲の正常な部分も十分なマージンを含めて一括切除できるので、回収した組織の病理検査を行った上で、根治度が判断でき、その後のさらなる治療の必要性や経過観察などの方針を判断します。浸潤度が深いと判断される病変がある場合には、内視鏡による治療が難しいため、外科手術や抗がん剤と放射線治療を組み合わせた科学放射線療法を行います。現在は、臨床試験により先に化学療法(ネオアジュバント化学療法)を行ってから外科手術を行うことが、優位に根治度が高いことが分かり標準治療となっています。食道がんは、集学的な治療が特に重要ながんの一つで、院長は、食道がんの診断・治療では、日本で一番実績のある国立がん研究センター東病院に在籍していたこともあり、患者様に状態や可能な治療についてくわしくお伝えして最適な治療法を選択できるようにサポートし、がん研有明病院など日本を代表するがん治療専門医療機関をご紹介する連携体制で治療をアシストしています。
食道がん症例
食道がんの内視鏡診断について
食道がんは、通常光(白色光)よりもNBI観察の方が検出率(発見できる率)も優れています。 さらに拡大内視鏡による拡大観察で血管のパターン(食道学会分類)を観察することにより、 癌であるか否か、深達度(がんの浸潤する深さ)を診断することが可能です。ヨード染色は、食道がんの部位は、 ヨード(ヨウ素)では染まらないため、その範囲診断をさらに確実にすることが可能です。早期食道表在癌 37×25mm 0-Ⅱc 深達度 EP/LPM SCC(扁平上皮癌)
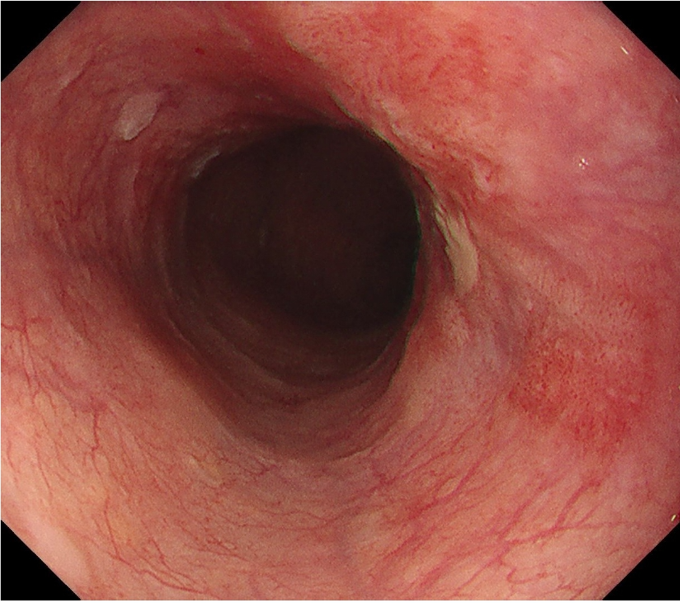 白色光観察像
白色光観察像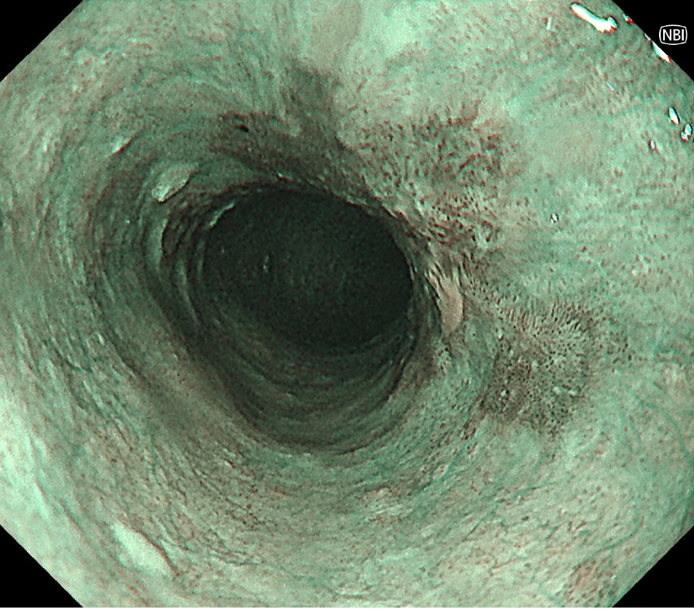 NBI非拡大観察像
NBI非拡大観察像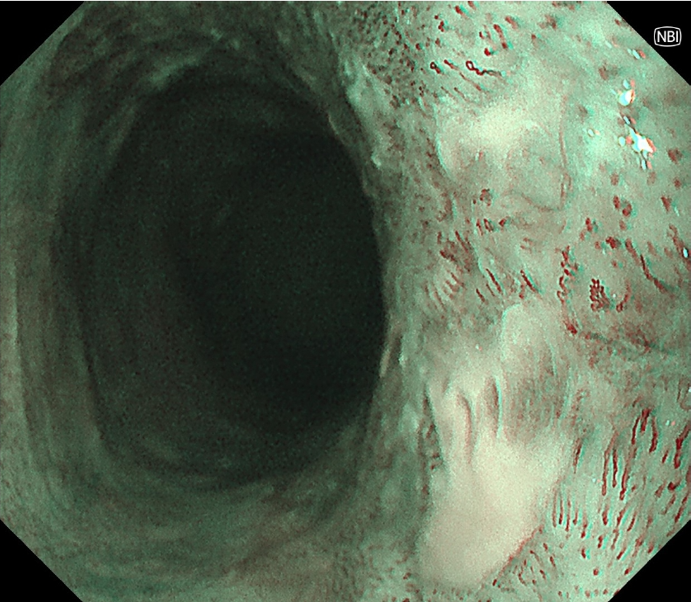 NBI拡大観察像 (TypeB1)
NBI拡大観察像 (TypeB1)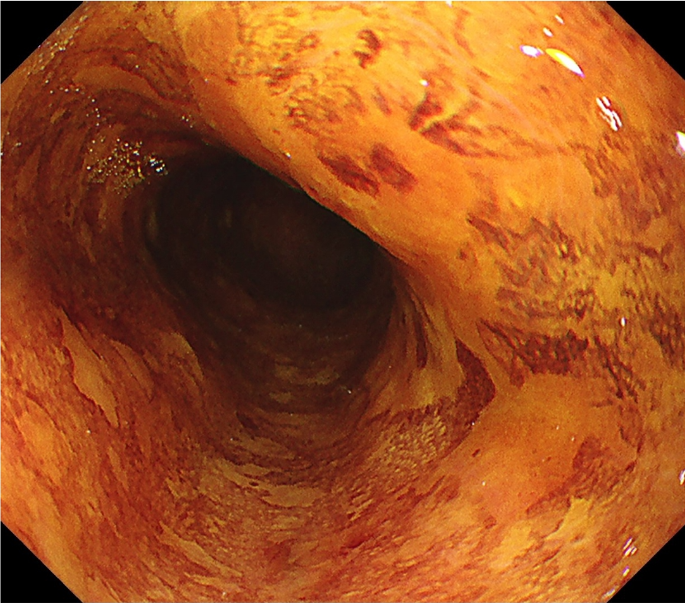 ヨード染色観察像(不染帯あり)
ヨード染色観察像(不染帯あり)









